Diskinezia paroxistică kinezigenică
este cea mai frecventă formă de diskinezie paroxistică caracterizată prin mișcări involuntare distonice coareice, atetozice, balism sau o combinație a acestora, declanșate de mișcări bruște (de exemplu: ridicarea din pat), exerciții fizice prelungite, hiperventilația, un sunet, stres emoțional neașteptat (sunetul telefonului), oboseală, consumul de alcool, cofeină sau spontan.
Debutul bolii poate fi mai frecvent în primii zece – douăzeci de ani de viață, dar și mai târziu. Bărbații fiind mai frecvent afectați decât femeile.
Simptomele se manifestă unilateral, dar, apar și bilateral sau alternativ pe o parte sau alta a corpului. Membrele sunt cel mai frecvent afectate dar și fața, gâtul și trunchiul. Încordarea maxilarului inferior poate afecta vorbirea. Durata episodului este scurtă, 30 secunde până la un minut, fără pierderea conștienței. Frecvența este variabilă, pot apărea de o sută de ori pe zi sau o dată pe lună.
În timpul episodului de diskinezie paroxistică kinezigenică pot apare distonii (încordări ale membrelor, ale corpului, mișcări coreice – mișcări bruște ale membrelor, ale corpului, cu aspect dezordonat, ale feței, determinând apariția unor grimase; mișcări atetozoice – mișcări de flexie-extensie ale degetelor; balism – mișcare de apnee, aruncare involuntară sau rotație a membrelor). În afara episodului, examenului neurologic, EEG-ul și RMN-ul sunt normale.
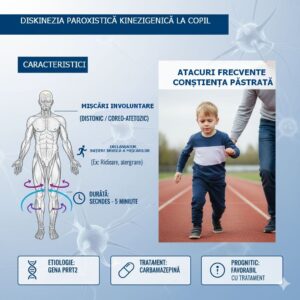
În majoritatea situațiilor nu se cunoaște o cauză a diskineziei paroxistice kinezigenice, dar există forme familiale cu transmitere la fiecare generație de urmași. În studiile făcute până acum, gena implicată în apariția bolii ar afecta substanțele chimice cu rol în transmiterea informațiilor la nivel cerebral. Unele cazuri apar la pacienții cu scleroză multiplă, secundar unor traumatisme sau boli metabolice.
Unii pacienți cu diskinezia paroxistică kinezigenica pot avea și epilepsie.
Investigațiile Diskineziei Paroxistice Kinezigenice (DPK)
Are ca scop confirmarea diagnosticului clinic și, cel mai important, identificarea cauzei, având în vedere că DPK are adesea o bază genetică. Pașii investigării diskineziei paroxistice kinezigenice sunt:
1. Evaluarea clinică detaliată (anamneza și examenul neurologic) este etapa cea mai importantă și adesea suficientă pentru un diagnostic clinic de diskinezie paroxistică kinezigenică.
Factorul declanșator: se caută un debut brusc al mișcării (ex: ridicarea bruscă dintr-o poziție de repaus, primul pas după o perioadă de stat pe scaun, alergatul, schimbarea bruscă a direcției). Acesta este elementul cheie “kinezigenic”.
Tipul mișcărilor:de obicei, mișcări involuntare de tip distonic (posturi anormale sau răsuciri) sau coreo-atetozice (mișcări neregulate, ondulatorii), afectând de obicei membrele și, uneori, fața sau trunchiul.
Durata atacurilor: atacurile sunt foarte scurte, de la câteva secunde la maxim 5 minute, și sunt stereotipe.
Frecvența: pot apărea de mai multe ori pe zi.
Starea de conștiență: conștiența este întotdeauna păstrată în timpul atacurilor.
Istoric familial: se investighează dacă există alți membri ai familiei cu simptome similare, deoarece DPK este adesea o tulburare genetică.
Răspuns la medicamente: se întreabă despre eventuale tratamente încercate și răspunsul la acestea (ex: răspunsul excelent la carbamazepină este un indiciu puternic).
Examen Neurologic: între atacuri, examenul neurologic este, de obicei, complet normal.
2. Investigații de Laborator
Analize de sânge de rutină: glicemie, electroliți, funcția hepatică și renală pentru a exclude alte cauze metabolice sau dezechilibre severe.
Evaluare metabolică: în cazuri atipice, se pot efectua teste pentru a exclude tulburări metabolice rare care pot mima diskinezia paroxistică kinezigenică, deși, acestea sunt mai puțin probabile.
3. Investigații Neurofiziologice și Imagistice – Electroencefalogramă (EEG):de obicei, normală în Diskinezia paroxistică kinezigenică. Scopul principal este de a exclude epilepsia (în special crizele focale care pot avea o prezentare similară) sau alte descărcări epileptice subclinice.Un EEG de somn poate fi util pentru a exclude anumite encefalopatii epileptice.
Imagistica prin Rezonanță Magnetică (IRM) Cerebrală:este, de obicei, normală în Diskinezia paroxistică kinezigenică tipică, dar este esențială pentru a exclude leziuni cerebrale structurale (tumori, malformații, leziuni vasculare) care ar putea cauza mișcări involuntare secundare.
4. Testarea Genetică (crucială pentru confirmare și subtipare). Deoarece majoritatea cazurilor de Diskinezie paroxistica kinezigenică sunt genetice, testarea genetică este esențială pentru confirmarea diagnosticului și identificarea mutației specifice.
Gene asociate: cele mai frecvente mutații sunt în:PRRT2 (Proline-Rich Transmembrane Protein 2) – aceasta este cea mai frecventă cauză genetică a Diskineziei paroxistică kinezigenică și este asociată cu un răspuns excelent la carbamazepină. Mutatiile PRRT2 sunt, de asemenea, asociate cu o formă de epilepsie benignă familială (BFIS) și cu crampe benigne infantile.
Alte gene:mai rar, mutații în alte gene (de exemplu, PNKD, CHN2, KCNMA1) pot fi implicate, mai ales în cazurile atipice sau familiale.
Paneluri genetice sau Secvențiere a Exomului/Genomului:se utilizează paneluri genetice specifice pentru diskinezii paroxistice sau secvențierea întregului exom/genom pentru a identifica mutația cauzală.
Concluzie:
Diagnosticul de Diskinezie paroxistică kinezigenică este în mare măsură clinic, bazat pe o anamneză atentă a factorilor declanșatori și a caracteristicilor mișcărilor. Investigațiile paraclinice (EEG, IRM) sunt folosite în principal pentru a exclude alte condiții, în timp ce testarea genetică este crucială pentru confirmarea etiologică și pentru consilierea familială. Răspunsul favorabil la carbamazepină este, de asemenea, un indicator diagnostic puternic.
Tratament pentru diskinezia paroxistică kinezigenică
Ca tratament, se folosesc antiepileptice. Cele mai bune rezultate s-au obținut cu Carbamazepina în doze mult mai mici decât cele folosite în epilepsie. Alte antiepileptice cu efect favorabil sunt Fenitoin, Lamotrigina, Oxcarbazepina, Topiramat.